Ärtyvän suolen oireyhtymä tunnetaan Suomessa vielä verraten huonosti. Sen hoidot eivät ole vakiintuneet, eikä sen opetus ravitsemustieteen opiskelijoille saati lääkäreille ole kovin syvällistä. Lisäksi tautia on tutkittu vähän verrattuna esimerkiksi sydän- ja verisuonitauteihin. Jos sydäntauteja koskevassa rasvameta-analyysissä on vaikkapa 20 eri tutkimusta, ja 200 000 potilasta, niin ärtyvän suolen oireyhtymää koskevassa kuitumeta-analyysissä voi olla tyypillisesti kymmenen tutkimusta ja 200 potilasta. Ärtyvän suolen hoidosta ei ole suomalaista, eikä kansainvälistä yhdenmukaista hoitosuositusta.
Näiden syiden vuoksi tämän kirjoitussarjan tarkoitus on enemmänkin esitellä IBS:n hoidon perusteita, ja uusia kehityssuuntia kuin tarkastella kirjallisuutta systemaattisesti. Viime vuosina IBS:n hoidon yhdeksi tärkeäksi kehityssuunnaksi on noussut FODMAP -ruokavalio. Esittelen tätä imeytymättömien hiilihydraattien välttämiseen perustuvaa ruokavaliota erityisesti tulevissa kirjoituksissa, koska sillä saadut tulokset ovat lupaavia.
Onko Sinulla tai potilaallasi IBS?
Ärtyvän suolen oireyhtymä, IBS (Irritable Bowel Syndrome), on toiminnallinen suolistovaiva, jonka pääoireita ovat vatsakipu, turvotustaipumus, ilmavaivat sekä ummetus tai ripuli (Nieminen 2007). Aiemmin puhuttiin ärtyvästä paksusuolesta, mutta nykykäsityksen mukaan kyse on koko suolistoalueen sairaudesta, johon voi liittyä myös ohutsuolta tai ylävatsaa koskevia oireita. Nykyisin suositellaan käytettäväksi ärtyvän suolen oireyhtymä -termiä (World Gastroenterology Organisation 2009), josta lyhennöksenä myös Suomessa käytetään IBS -nimikettä.
Ärtyvän suolen oireyhtymä on ns. toiminnallinen vatsavaiva. Tämä tarkoittaa käytännössä sitä, että suolen toiminta on häiriintynyt, mutta häiriölle ei löydy selittävää tekijää. Selitystä ei löydy suolinukan atrofiasta, ei kasvaimista, ei tulehduksesta tms. -suoli on terve tähystyksessä, eikä veriarvoissa ole poikkeavaa. IBS ei myöskään lisää syövän tai muun vakavan taudin riskiä
Diagnoosi
Ärtyvän suolen oireyhtymän virallinen diagnostiikka perustuu Rooma III kriteereihin ja diagnoosi tehdään oirekuvan (eikä esim.gastroskopian) perusteella, jos kaikki kolme (3) seuraavaa pääkohtaa täyttyy:
- vatsavaivaa tai -kipua on esiintynyt vähintään kolmena päivänä kuukaudessa viimeisen kolmen kuukauden aikana (oire on jatkuvaa)
- vähintään 2/3 seuraavista a-c kohdista: vatsakipu tai –vaiva (ulostamiseen liittyvät kriteerit)
a) helpottaa ulostamisen jälkeen
b) liittyy ulostamistiheyden muutokseen
c) liittyy ulosteen kiinteyden muutokseen (ripulia tai ummetusta)
3. Oireita on täytynyt olla vähintään puolen vuoden ajan
Edellä mainitut diagnostiset kriteerit ovat oleellisia, sillä ummetusta, ripulia, turvotusta ja vatsakipua esiintyy kaikilla satunnaisesti. Siksi diagnoosia ei saa antaa liian heppoisin perustein. Diagnostiset kriteerit ovat aina olleet oirekuvaan perustuvia, mutta niiden tiukkuusaste on vaihdellut. Mitään laboratoriotestejä IBS:n diagnosoimiseen ei ole.
Satunnaiset vatsavaivat eivät ole ärtyneen suolen oireyhtymää, vaan kuuluvat kaikkien ihmisten normaaliin elämään. IBS -diagnoosi vaatii kolmen pääkriteerin täyttymistä
Vaikka varsinaiseen diagnoosin ei kuulu turvotuksen arviointi, se on kuitenkin yksi kaikkein tyypillisimmistä ja haittaavimmista oireista, ja tukee diagnoosia. Diagnoosia tukee edelleen oireiden lisääntyminen iltaa kohden ja oireiden liittyminen ruokaan. Vatsa voi monilla IBS -potilailla paremmin aamuisin yöllisen paaston jälkeen. Ennen diagnoosia on suljettava pois laktoosi-intoleranssi, keliakia ja tulehdukselliset suolistosairaudet (Crohnin tauti ja haavainen paksusuolen tulehdus).
Huom! Jos potilas on yli 65-vuotias tai potilaalla on ns. hälytysoireita, kuten verta ulosteessa, anemia, yöllinen oireilu, painon menetystä tai epänormaalit laboratorioarvot, sukurasitus (syöpä, keliakia, IBD) tai ripulipainotteisen IBS:n alkaminen yli 45 -vuotiaalla, tehdään diagnosointivaiheessa suolen tähystys ja mahdollisesti muita tutkimuksia syövän ja muiden vakavien sairauksien poissulkemiseksi.
Stressi
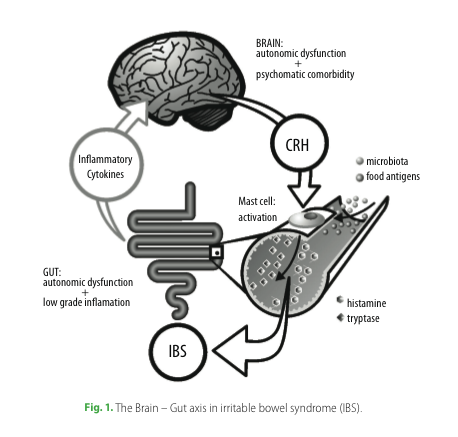
Stressi ja psyykkinen kuormitus pahentavat IBS:n oireita, mutta nykykäsityksen mukaan ne eivät kuitenkaan ole IBS:n yksinomainen aiheuttaja. Suoliston ja keskushermoston välillä on vahvat yhteydet, ja niiden toiminnot perustuvat osin samoihin välittäjäaineisiin. Esimerkiksi serotoniini -välittäjäainetta on sekä suolistossa että keskushermostossa, tosin suolistossa on jopa 90 % kaikesta kehon serotoniinista! Stressi aiheuttaa matala-asteista tulehdustilaa suolistossa ja voi lisätä suoliston läpäisevyyttä mm. peptideille ja vierasaineille (Gareau et al. 2008). Keskeistä on myös syöttösolujen (must cells) aktivoituminen kortisolia vapauttavan hormonin vaikutuksesta, ja siitä seuraavat histamiinin ja tryptaasin vapautuminen. Tämä johtaa suolen motiliteettihäiriöön (ummetus, ripuli, vatsakipu, pakottava ulostuksen tarve). Oheinen kuva kaikille avoimesta artikkelista tiivistää hermoston ja suolisto-oireiden välisiä yhteyksiä IBS:ssä (Philpott et al. 2011).
Esiintyvyys
Aikuisväestössä ärtyvän suolen oireyhtymän esiintyvyys on Suomessa 5-16 % (Markku Hillilän väitöskirja 2010). Rooman II kriteerein arvioituna esiintyvyys on n. 5 % ja löysemmin (vanhojen) Manningin kriteerein n. 16 %. Suomessa on siten vähintään 150 000 IBS-potilasta. IBS on suurin yksittäinen löydös (diagnoosi), jonka gastroenterologit tekevät suoliston tähystyksiä tehdessään. Se siis työllistää gastroenterologeja huomattavasti, ja usein diagnoosi olisi voitu tehdä pelkän oirekuvan perusteella jo perusterveydenhuollossa.
Rooman kriteeristön käyttö vastaanottotyössä ei liene täysin vakiintunutta, sillä kriteeristö suunniteltiin alunperin tutkimustoimintaa varten. Toinen selittävä tekijä on, että kriteeristö on muuttunut useita kertoja viimeisten parinkymmenen vuoden aikana. Tiedetään myös, ettei suurin osa oireilevista ihmisistä koskaan hakeudu lääkärin vastaanotolle, vaikka he kyselytutkimuksessa täyttäisivät diagnostiset kriteerit . On varsin tavallista, että IBS -sairautta ei käsitellä vastaanotolla riittävän perusteellisesti, eikä oireiden hoitoon panosteta avoterveydenhuollossa riittävästi (Dhaliwal & Hunt 2004).
Syytekijöitä
Noin 20 % IBS-tapauksista saattaa selittyä ärhäkän vatsataudin (turistiripulin) jälkitautina (Thabane & Marshall .2009). Pienehkö osa potilaista on saattanut siis saada taudin kaukomatkojen tuliaisena, ja tällöin oireiden painottuminen ripulin suuntaan on todennäköisempää kuin ummetuksen suuntaan. Uusimpien, joskin hyvin alustavien, tutkimustulosten perusteella noin 20 % potilaista saattaa olla yliherkkiä joko maidolle tai vehnälle, mutta tämän tyyppinen allergia ei ole havaittavissa perinteisin allergiatestein (Corraccio et al. 2009). On myös mahdollista, että gluteeni-intoleranssi aiheuttaa IBS:n tyyppisiä oireita (Biesiekierski et al. 2011). Gluteeni-intoleranssissa ei ole keliakille tyypillisiä vasta-aine ja suolinukkamuutoksia, mutta oireet voivat olla keliakian tai ärtyvän suolen oireyhtymän kaltaisia.
Suurinta osaa IBS -taudin ilmaantumisesta ei kuitenkaan voida selittää. On todennäköistä, että jatkossa taudin syytekijöiksi löydetään useita erilaisia selitysmalleja, ja jotka johtavat samantyyppisiin häiriötekijöihin ja oireisiin, joita nykyisin kutsutaan IBS:ksi.
Oireet
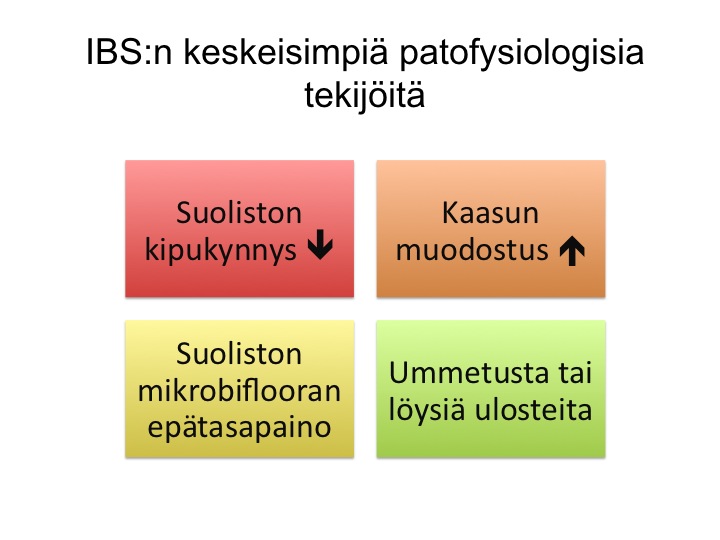
Ärtyvän suolen oireyhtymää ei osata parantaa, mutta sen oireita voidaan vähentää. Keskeistä IBS:n käytännön hoidon kannalta on seuraavat sairauden tunnusmerkit: turvotus, ummetus/löysät ulosteet, mikrobiflooran epätasapaino paksusuolessa (ja osittain ohutsuolessa) ja alentunut suoliston kipukynnys.
Monet potilaat kokevat turvotuksen kaikkein haittaavimpana oireeena. Keskeistä on ymmärtää viskeraalisen (vatsan alueen) kipukynnyksen alentuminen. Samantyyppinen kipukynnyksen alentuminen havaitaan muissakin kroonisissa kiputiloissa, esimerkiksi selkäkivussa. Kipukynnyksen alentuminen tarkoittaa käytännössä sitä, että IBS -potilas aistii suolen pingotuksen voimakkaammin kuin terve. Suolen pingotuksen varhaisempi aistiminen on voitu todistaa objektiivilla mittauksilla tutkimusasetelmissa, joissa potilas ei ole itse tiennyt suoleen kohdistettavaa painetta.
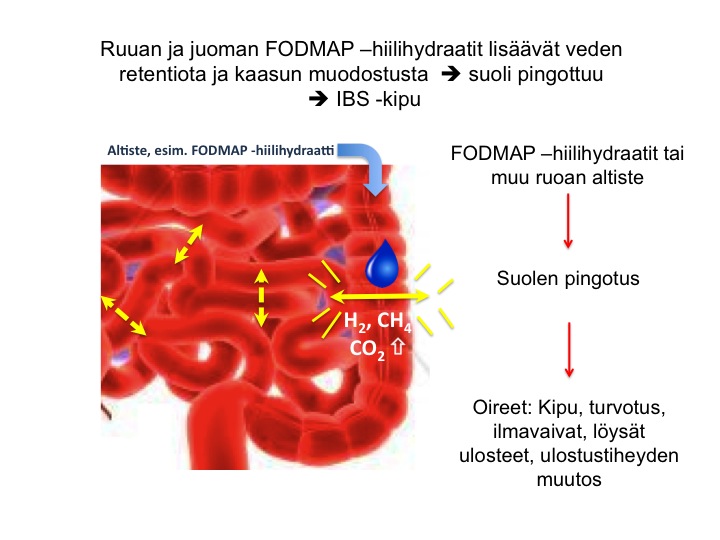
Suolen pingotusta IBS:ssä aiheuttaa lisääntynyt kaasun tuotanto, joka on jopa kaksinkertaista terveisiin kontrolloihein verrattuna. Lisäksi kuidun ja FODMAP -hiilihydraattien aiheuttama veden retentio suoleen aiheuttaa suolen pingottumista. Alla oleva kuva havainnollistaa tätä prosessia yksinkertaistetusti.
IBS:n oireita esiintyy myös lapsilla, tosin lapsien kohdalla puhutaan tavallisemmin toiminnallisista vatsakivuista.
Liitännäisoireet
Monilla IBS -potilailla on useita yhdenaikaisia muita sairauksia. Esimerkiksi ylävatsavaivojen (dyspepsia) ja refluksitaudin esiintyminen on yleisempää, samoin keliakian (4x). Dyspepsiapotilailla on kahdeksan kertaa enemmän IBS :ää kuin niillä, joilla ei ole dyspepsiaa (Ford et al. 2010)!
Myös monia muita suoliston ulkopuolisia oireita esiintyy enemmän. Tyypillisiä ovat esim. depressio, fibromyalgiaa, päänsärky ja selkäkipu.
Mikrobit suolistossa
Häiriintynyt suoliston mikrobiflooran tasapaino altistaa matala-asteiselle tulehdukselle ja mahdollisesti myös suoliston suurentuneelle molekyylien läpäisevyydelle.
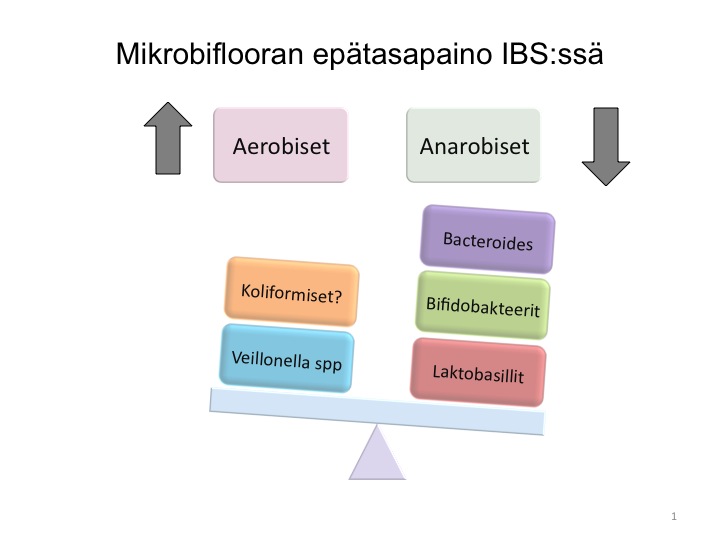
Suoliston mikrobiflooran tutkiminen on varsin haasteellista, tämä saattaa selittää vaihtelevia tuloksia eri mikrobien epäsuhdasta ja osuudesta IBS:ssä. Useimmat lienevät kuitenkin sitä mieltä, että anaerobisten bakteerien osuus vähenee ja aerobisten lisääntyy IBS:ssä ja, että hyvien bakteerien osuus vähenee. Oheinen kuva pyrkii havainnollistamaan mahdollisia muutoksia mikrobitasapainossa. Suomalaiset tutkijat Helsingin Viikistä ovat olleet edelläkävijöitä mikrobitasapainoa koskevissa tutkimuksissa (esim. Salonen et al 2010).
Ennuste
Ärtyvän suolen oireyhtymä vaikuttaa merkittävästi elämänlaatuun ja siitä aiheutuvat haitat ovat verrattavissa astman tai migreenin aiheuttamaan elämän laadun heikkenemiseen. IBS:ssä on tyypillistä, että oireet vaihtelevat päivittäin ja viikoittain. Helpompaa, vähäoireista jaksoa seuraa vaikeampi oireinen jakso, jolloin oireita esiintyy tiheämmin ja ne ovat vaikeampia. On epäselvää, miten kauan sairaus kestää. Toivoa taudin sammumisesta on, mutta ei ole tietoa miten monella tämä mahdollisuus realisoituu.
Ärtyvän suolen oireyhtymään ei ole parantavaa hoitoa, eikä se ole etenevä sairaus. IBS ei johda syöpään, tulehduksellisiin suolistosairauksiin tai muihin vakaviin sairauksiin. Ärtyvän suolen oireyhtymästä käytetäänkin usein termiä ”hyvänlaatuinen”. Tämä voi tuntua potilaista vähättelyltä.
Lopuksi
IBS -potilaiden taakkaa ja oireita vähätellään yleisesti. Potilaiden kokemat oireet voivat kuitenkin olla erittäin rajoittavia ja ymmärtävää suhtautumista kaivataan. IBS-potilaat saattavat hyötyä erityisen paljon vertaistuesta: kanssapotilaat voivat auttaa oireiden tunnistamisessa, hoidossa, jaksamisessa ja monessa käytännön asiassa. Terveydenhuoltohenkilöstön tulee olla valpaana, jotta tietämys ärtyvän suolen oireyhtymän hoidosta on riittävällä tasolla, ja ettei potilaan kokemuksia vähätellä.
IBS:n hoito voi olla ravitsemusterapeutille poikkeuksellisen palkitsevaa, sillä parhaimillaan oireet vähenevät tuntuvasti jo parissa kolmessa päivässä. Ruokavaliohoidosta lisää seuraavassa jaksossa.
[Rooman kriteereissä oli kohdassa 1 virhe. Ennen luki viikossa, kun oikea frekvenssi on kuukaudessa. Kiitos Itä-Suomen yliopiston opiskelijalle ja Jaakko Mursulle virheen tietoonsaattamisesta. 26.4.2015]
PS. Tässä aikomani kirjoitussarjan sisällys:
1) Johdanto (tämä kirjoitus)
2) FODMAP -ruokavaliohoito
3) Pro- ja prebiootit
4) Kuitu, gluteeni, piparminttuöljy, chili ja muut ruokavaliotekijät
Suositeltava kirjallisuutta
Chiou et al. Management of functional abdominal pain and irritable bowel syndrome in children and adolescents.Expert Rev Gastroenterol Hepatol. 2010; 4(3):293-304
Gibson Peter. Food intolerance in functional bowel disorder. J Gastroenterol Hepatol. 2011;26: 128-31
Hillilä Markku, gastroenterologian erikoislääkäri, väitöskirja. Ärtyvän suolen oireyhtymän esiintyvyys, liitännäisoireet ja terveystaloudelliset kustannukset valikoitumattomassa väestössä. Helsingin yliopisto, lääketieteellinen tiedekunta. 12.3.2010.
Hillilä Markku. Toiminnalliset vatsavaivat. Duodecim. 2009:125(12);1279-84
Philpott et al. Irritable bowel syndrome – An inflammatory disease involving mast cells. Asia Pac Allergy 2011:1;36-42
Spiller et al. Guidelines on the irritable bowel syndrome: mechanisms and practical management. Gut. 2007: 56(12); 1770–1798 (englantilainen hoitosuositus)